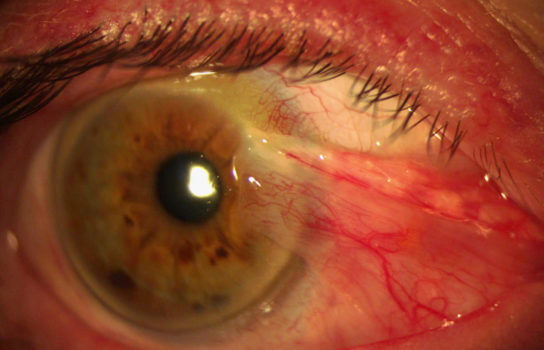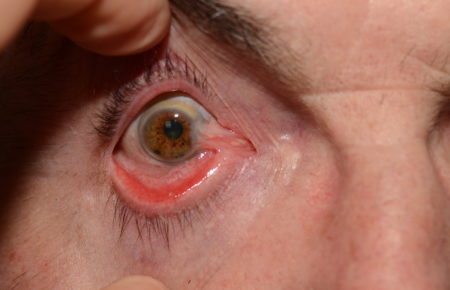
Pourquoi opérer?
Au début, c'est une simple rougeur du triangle interne entre la cornée et l'angle interne. La cause est inconnue, son apparition est favorisée par l'exposition au soleil.
Avec le temps, parfois plusieurs années, il va progressivement s'étendre sur la cornée et devenir gênant par son caractère inesthétique et par l’apparition d’irritations et de rougeurs chroniques. Lorsqu'il est très évolué il va menacer la vison du fait de la proximité avec l'axe visuel et la déformation de la cornée qu'il entraine.
Son traitement est chirurgical sous microscope, il est impératif en cas de menace visuelle, de gêne importante et d'évolution rapide et très inflammatoire. Il est facultatif lorsque la gêne est seulement esthétique.
L'opération
Il existe plusieurs technique, la plus simple consiste à simplement retirer la zone de conjonctive anormale et refermer avec de fines sutures (le globe oculaire est respecté et n'est pas ouvert). Cette méthode, toutefois, expose à un taux de récidive très élevé (de 25 à 75% selon les études) parfois sur un mode plus sévère que la lésion initiale.
Il est donc préférable, soit de s'abstenir, soit de choisir la technique qui évite les récidive (moins de 5%) et qui consiste à greffer de la conjonctive saine sur la zone exposée après ablation du ptérygion. Cette greffe est prélevée sur le globe dans la zone recouverte par la paupière supérieure, elle est fixée avec des points ou de la colle biologique.
L'anesthésie est locale associée à un complément injecté par l'anesthésiste dans le bras (neurolept analgésie) permettant d'être confortable, détendu et d'éviter le stress.
L'hospitalisation est de type ambulatoire, de quelques heures.
Si le ptérygion est très étendu sur la cornée, une greffe partielle de cornée peut être nécessaire.
Evolution post-opératoire
Les hémorragies sous-conjonctivales sont constantes et bénignes, elles régressent en une dizaine de jours.
Si des points ont été utilisés, bien que extrêmement fins ils sont gênant avec une sensation de corps étranger et un larmoiement pendant quelques jours.
Les soins sont limités à l’instillation de gouttes et l’application d’une pommade. Parfois un pansement oculaire si la lumière est gênante ou si le mouvement des paupières est sensible.
La greffe au début est rouge et œdémateuse, elle s'intègrera progressivement et deviendra peu ou pas visible en 2 à 3 mois. Pendant cette période un traitement anti inflammatoire en gouttes est indispensable.
Ce traitement peut parfois faire monter la tension intra oculaire qui doit donc être vérifiée par un ophtalmologiste 2 à 3 semaine après le début du traitement.
La partie cornéenne de la lésion cicatrisera en laissant un aspect blanchâtre peu visible.
Les complications de l’opération
Elles sont liées à processus de cicatrisation hypertrophique (exagéré) et anormalement prolongé provoquant rougeur, sensibilité , épaississement voire douleur. On prévient ce phénomène par des instillations prolongées d'anti inflammatoire.
La complication la plus redoutée est la récidive, le risque est considérablement plus faible en réalisant une greffe mais il n'est pas nul, une nouvelle intervention est alors nécessaire en y associant une application de mitomycine (produit inhibiteur de la multiplication des cellules)